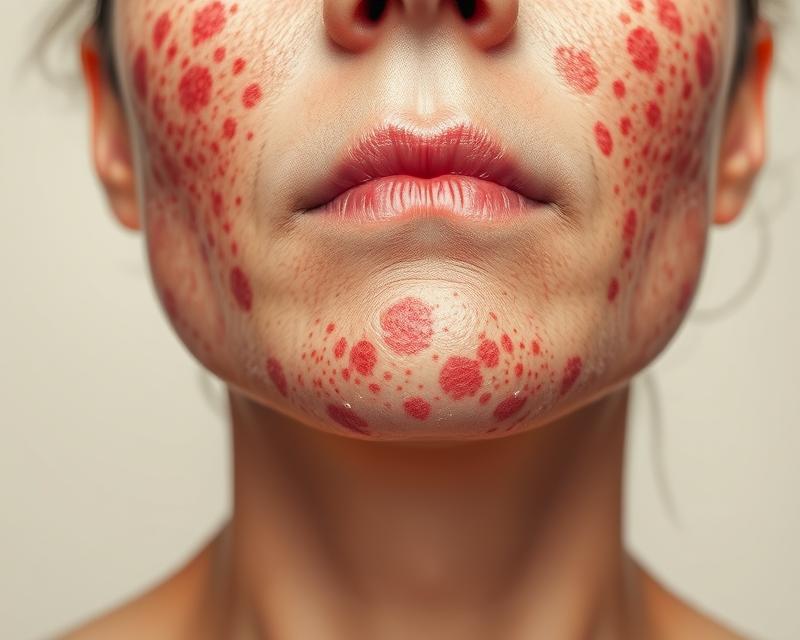
Łuszczyca to przewlekła choroba zapalna, która dotyka około 2% populacji w Europie i Stanach Zjednoczonych, a jej skutki mogą znacząco wpłynąć na codzienne życie osób dotkniętych tym schorzeniem. Choć na pierwszy rzut oka wydaje się jedynie problemem skórnym, łuszczyca ma głębsze podłoże immunologiczne i nie jest zakaźna. Zaskakująco, szczyt zachorowań przypada na młody wiek, a czynniki genetyczne, środowiskowe i stresowe mogą potęgować jej objawy. Zrozumienie tej złożonej choroby jest kluczowe, aby skutecznie radzić sobie z jej objawami oraz poprawić jakość życia pacjentów.
Co to jest łuszczyca?
Łuszczyca, przewlekła choroba skóry, dotyka około 2% populacji Europy i USA, plasując ją wśród najczęstszych schorzeń dermatologicznych. Pojawia się w różnym wieku, choć najczęściej diagnozuje się ją około dwudziestego roku życia. Przyczyną jest zaburzenie funkcjonowania układu odpornościowego, objawiające się charakterystycznymi, czerwonymi plamami pokrytymi srebrzystymi łuskami, które mogą swędzieć. Choroba ma charakter nawracający – objawy pojawiają się i ustępują, jednak nie jest zakaźna i nie przenosi się drogą zakażenia.
Jakie są przyczyny i czynniki wpływające na łuszczycę?
Łuszczyca to choroba o wciąż nie do końca poznanych przyczynach. Rozwój choroby zależy od złożonego oddziaływania genów, układu immunologicznego i czynników środowiskowych. Dziedziczność odgrywa kluczową rolę:
- jeśli jedno z rodziców choruje na łuszczycę, ryzyko zachorowania dziecka wynosi 10-20%,
- a w przypadku obojga rodziców – aż 70%.
Zaburzenia odporności prowadzą do nadmiernej proliferacji komórek skóry, co jest istotnym aspektem choroby. Dodatkowo, aktywację choroby lub nasilenie jej objawów mogą powodować: stres, infekcje, palenie tytoniu czy niektóre leki. Genetyczna predyspozycja jest ważna, ale sama nie wystarcza – do rozwoju łuszczycy niezbędne jest współdziałanie wielu czynników.
Jakie są objawy i rodzaje łuszczycy?
Łuszczyca to choroba o wielu obliczach. Najczęstszą formą jest łuszczyca plackowata, dotykająca aż 90% pacjentów. Charakteryzuje się czerwonymi grudkami pokrytymi srebrzystymi łuskami, najczęściej występującymi na łokciach, kolanach i skórze głowy. Intensywny świąd jest częstym i uciążliwym objawem. W cięższych przypadkach mogą pojawić się nowe zmiany skórne w miejscach podrażnień – zjawisko Koebnera.
Inną postacią łuszczycy jest łuszczyca krostkowa, charakteryzująca się wykwitem drobnych, ropnych krostek. Łuszczyca stawowa to jeszcze bardziej zaawansowana forma, atakująca zarówno skórę, jak i stawy, powodując ból, obrzęki i sztywność. Nasilenie objawów jest bardzo indywidualne i zmienne w czasie.
Jakie są metody leczenia i pielęgnacji w łuszczycy?
Łuszczyca wymaga kompleksowego podejścia terapeutycznego, łączącego leczenie miejscowe z ogólnoustrojowym, a często oba jednocześnie. Miejscowo stosuje się maści i kremy – z kortykosteroidami, witaminą D3 (jak kalcypotriol) oraz preparaty złuszczające, np. z kwasem salicylowym czy mocznikiem.
Jeśli zmiany skórne obejmują znaczną część ciała (powyżej 10%), niezbędne staje się leczenie ogólne. W jego skład wchodzą:
- fototerapia (UVB lub PUVA),
- leki doustne (takie jak metotreksat czy cyklosporyna),
- nowoczesne leki biologiczne, np. inhibitory TNF-alfa czy interleukiny 17.
Najlepsze efekty zazwyczaj przynosi połączenie obu tych strategii. Oprócz tego, kluczowa jest systematyczna pielęgnacja: regularne nawilżanie skóry emolientami i delikatne złuszczanie. Kwas salicylowy i mocznik znakomicie sprawdzają się w tym celu.
Niezwykle istotna jest współpraca z dermatologiem. Tylko specjalista dobierze odpowiednie leczenie i będzie monitorował jego przebieg. Skuteczna walka z łuszczycą opiera się na połączeniu profesjonalnej opieki medycznej i systematycznej, domowej pielęgnacji.
Jakie są nowe terapie w leczeniu łuszczycy?
Współczesne terapie łuszczycy wykorzystują najnowsze osiągnięcia biologii i immunologii. Leki biologiczne, takie jak inhibitory interleukiny 17 i 23, celują w konkretne cytokiny, skutecznie redukując proces zapalny. Podawane są najczęściej w formie zastrzyków. Poza nimi, niezwykle pomocne okazują się:
- fototerapia,
- hydroterapia,
łagodzące dokuczliwe objawy. Te metody stanowią cenne uzupełnienie leczenia, wspierając, ale nie zastępując głównego schematu leczenia przepisanego przez lekarza. Pamiętajmy o ścisłym przestrzeganiu zaleceń specjalisty – to podstawa skutecznego leczenia.
Jak wygląda życie z łuszczycą i jaka jest odpowiednia dieta?
Życie z łuszczycą to niełatwa codzienność, pełna fizycznych i psychicznych utrudnień. Na szczęście odpowiednia dieta może przynieść znaczącą ulgę, redukując stany zapalne w organizmie. Kluczem jest odpowiednia dieta i redukcja stresu.
Dieta śródziemnomorska stanowi doskonały przykład. Jest bogata w produkty o działaniu przeciwzapalnym:
- warzywa,
- owoce,
- ryby (szczególnie tłuste, źródło kwasów omega-3),
- oliwę z oliwek,
- produkty pełnoziarniste.
Te produkty obfitują w antyoksydanty, zwalczające wolne rodniki – głównych winowajców stanów zapalnych.
Natomiast warto ograniczyć spożycie:
- czerwonego mięsa,
- przetworzonej żywności,
- cukru,
- alkoholu.
To proste zmiany, które mogą przynieść realną poprawę. Pamiętajmy o konieczności unikania stresu – jego wpływ na łuszczycę jest niebagatelny.
Zdrowy styl życia jest kluczowy. Regularna aktywność fizyczna i sen poprawiają regenerację organizmu, łagodząc objawy choroby i poprawiając stan skóry. W razie wątpliwości, warto skonsultować się z dietetykiem, który pomoże opracować indywidualny plan żywieniowy.
Treść artykułu sponsorowana przez choroby skóry łuszczyca.